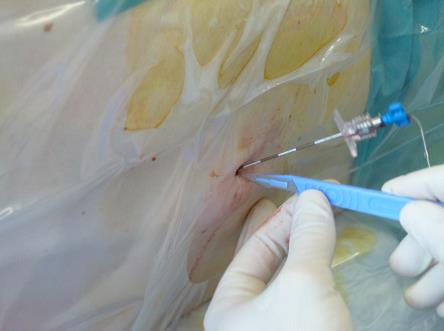
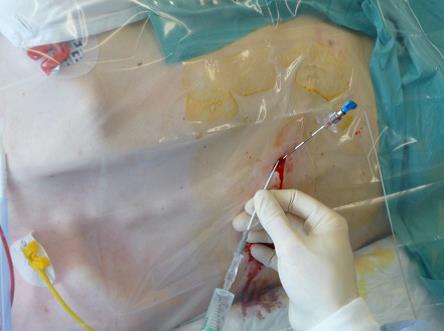
Tunnelierung bei thorakalem PDK
Indikation
- Onkologie
- Rippenserienfrakturen
- Grosse Abdominalchirurgie mit Aussicht auf längeren Verlauf (Ösophagus- Resektion, Whippel-Operation etc) mit normalem Set
Mit der Tunnelierung kann die Infektions- und Dislokationsgefahr vermindert werden
Material
- Desinfektionsmittel
- Sterile Handschuhe
- Steriler Mantel
- Kopfbedeckung
- Mundschutz
- Normales Epiduralset gerade bei schwieriger Anatomie
- ARROW® Epidural-Katheter-Set
- 17G Epidural-Nadel
- 19G FlexTip Plus-Epiduralkatheter
- Snap Lock-Adapter
- Vorrichtung zum Auffädeln
- Filter
- Angiokath 16 G (133mm), 10ml Spritze mit Lidocain 1% + NaBic 8.4%

- Skalpell Nr. 11 (gerade Klinge)
- Testdosis Lidocain 2% + Adrenalin steril
- Faden Ethilon 2-0
- Tegaderm oder IV 3000 sowie sterile Tupfer und Mefix
Vorbereitung
- Identifikation des Patienten
- Nüchternheit (nicht zwingend!)
- Prämedikation
- Gerinnungswerten
- Allergien
- Indikation für tunnelierten Katheter (Trauma – ohne OP, präoperativ vor anzunehmend längerer Liegedauer)
- Anästhesieeinwilligung/Aufklärungsprotokoll
- Anfrage an Aufwachraum (DECT 4919 oder 1982) für postinterventionelle Überwachung (ca. 1h)
- Anschluss des Basismonitorings: EKG, NIBP, Pulsoxymetrie
- Legen eines peripher-venösen Zugangs mit Infusion
- Lagerung des Patienten (Seitenlage je nach Schmerzangabe, im Liegen Rücken ganz an den Bettrand!)
- Falls eine perioperative Antibiose geplant ist, wird sie vor der PDK-Anlage verabreicht
- Bei Einlage eines PDK ohne folgenden operativen Eingriff oder aufgrund von Schmerzexazerbationen vor Beginn Einmalgabe von Kefzol 2g (oder bei Allergien Alternativen) in Erwägung ziehen
Standardmässig Punktion in Seitenlange
Alternativ Punktion im Sitzen möglich
Die thorakale Punktion wenn immer möglich paramedian
Alternativ Punktion im Sitzen möglich
Die thorakale Punktion wenn immer möglich paramedian
Vorgehen
- Nach der Lagerung wird paramedian thorakal die Einstichstelle markiert
- Der Anästhesist steht oder sitzt hinter dem Patienten (Kopfbedeckung, Mundschutz, sterile Handschuhe und steriler Kittel)
- 3-malige großzügige und großflächige Hautdesinfektion um die markierte Punktionsstelle sowie ausreichend auf der gleichen Seite der paramedianen Punktion nach caudal für die Tunnelierung
- Abdecken der Punktionsstelle mit sterilem Lochtuch
- Steriles Aufziehen der Medikamente
- Setzen einer Hautquaddel mit z. B. 0,5–1 ml Lidocain 1% intracutan (Patienten informieren)
- Epidural-Nadel durch die Hautquaddel einführen
- Epidural-Nadel unter weiterer Lokalanästhesiegabe einführen bis Knochenkontakt auf der Lamina
- Mapping“ mit Mandrin mit Direktionierung der Nadel nach medial cranial, bis kein Knochenkontakt mehr hergestellt werden kann.
- Entfernen des Mandrins und weiteres Vorgehen in Loss-of-resistance-(LOR)Technik mit ca. 5-7 ml NaCl in spezieller Spritze aus PDK-Set
Aufgrund der sehr scharfen Nadel regelmässiges Mandrineinsetzen um Knochenstanzen zu vermeiden(obligat nach jedem Knochenkontakt der Nadel!)
- Nach Erreichen des Periduralraums (Tiefe in cm memorisieren) Aspirationsprobe. Cave Dislokation und Perforation
- Nadel immer mit Schliff nach cranial (Verlauf Epiduralraum) belassen. Drehmanöver mit der Nadel vermeiden -> Duraverletzungen!
- Einführen des Katheters in den Periduralraum
- Epidural-Nadel wenige mm zurückziehen, sodass sich die Spitze nicht mehr im Periduralraum befindet
- Nadel aber zum Schutze des Katheters unbedingt belassen!!
- Anlage des Snaplock-Konnektors
- Gabe von 1ml Testdosis Lidocain 2% + Adrenalin nach Aspiration
- Bei fehlenden Anzeichen für eine intravasale oder intraspinale Lage weitere Gabe von Lidocain 2%+ Adrenalin
- Tiefe Inzision mit dem Skalpell entlang der Epidural-Nadel vertikal von oben nach unten auf der caudalen Seite der Nadel (im Sitzen von cranial nach caudal auf der lateralen Seite)
- Es darf keine Gewebsbrücke mehr subkutan neben der Nadel haben!!!
- Nach vorgängig leichter manueller Krümmung, Einführen des Angiocath T 16G-Katheter mit aufgesetzter Lidocain-Spritze
- Unter kontinuierlicher Applikation des LA subcutanes Vorschieben des Katheters von der Epidural-Nadel weg Richtung nicht-aufliegender Flanke
- Diese Abbildung zeigt einen paramedianen Zugang von der kontralateralen Seite für die Möglichkeit einer Tunnelierung eines intrathekalen Katheters bis in die rechte Flankenegion
- Beachte: Tunnelierung immer auf die Seite des paramedianen Zuganges
- Durchstechen der Haut mit Hilfe eines Widerlagers (z.B. Schere)
- Entfernung der Angiocath-Mandrins und schräges (!!) Abschneiden des grauen Aufsatzstückes (geringes Lumen des Angiocaths wird beim Abschneiden zusätzlich gequetscht)
- Entfernung der Epidural-Nadel, Rückzug des Katheters auf die gewünschte Lage ab Hautniveau bei Punktionsstelle und nach Entfernung des Konnektors vom Katheter Durchfädeln des Katheterendes durch die Angiocath-Kanüle
- Entfernung des Angiocath-Katheters
- Katheter nachziehen bis er in der Inzision der Punktionsstelle verschwinden (darauf achten, dass keine Hautbrücke bestehen bleibt!)
- Anlage des SnapLock-Adapters (diesen verschliesst man, indem das gelbe zum blauen Ansatzstück runtergedrückt wird)
- Anschluss des Bakterienfilters
- Verschluss der Inzision an Punktionsstelle mit ein bis zwei Einzelknöpfen, wobei streng darauf geachtet werden muss, dass Katheter nicht „angenäht/verletzt/durchstochen“ wird-> einstechen und ausstechen auf beiden Seiten empfohlen)
- Gute Fixierung des Katheters mittels Annaht an Katheteraustrittsstelle (nach Tunnelierung)
- Wundverband der Einstichstelle mit Kompresse/Mefix, der Austrittsstelle idealerweise mit einem durchsichtigen Wundverband (Tedaderm, IV 3000)
Postinterventionelle Verordnungen
- Eintrag des Katheters in der Intraop-Oberfläches des LUKIS
- Verordung Konsil-Anästhesie-Schmerzvisite (Eintrag thorakale PDA mit Punktionshöhe)
- Verordnung epidurale PCA (Luzern)
- Epidural-PCA vorgängig im AWR telefonisch bestellen
- Beim Anhängen der PCA Bupivacain im AMP starten
- Idealerweise Überwachung des Patienten für ca 1h im Aufwachraum mit entsprechendem Verordnungspanel
Mitwirkende Autor/innen