Transthorakale Echokardiographie (TTE)
Grundeinstellung am GE VenueTM
- Auswahl der Cardiac 3Sc Sonde (Sektorschallkopf)
- Optional laufendes EKG via GE VenueTM (nötig zur Interpretation von Prozessen in Systole/Diastole)
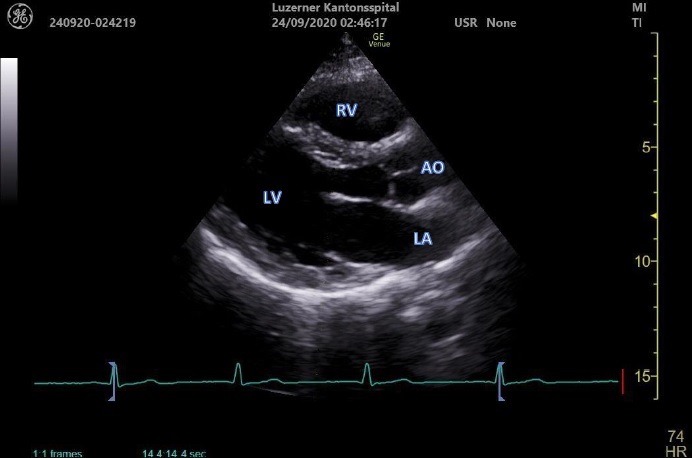
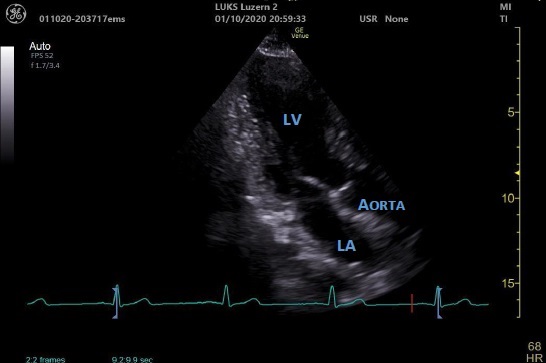
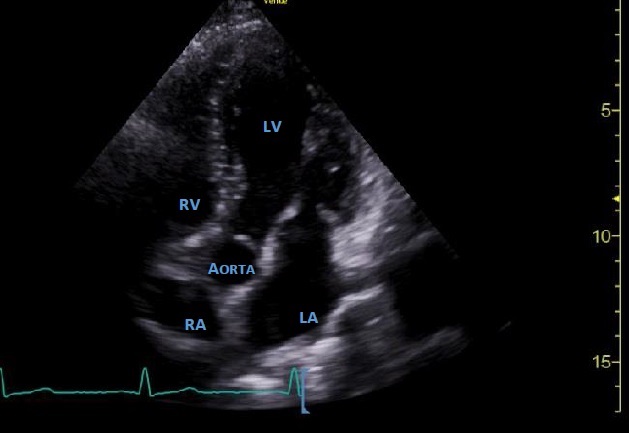
PLAX – parasternale lange Achse
Schallkopfposition
– Links parasternal etwa in 3-4 Interkostalraum, Indikator (Markierung) zur rechten Schulter gerichtet (auf 10-11 Uhr)
Qualitätskriterien
- (Siehe Abb. 1)
- Flach liegender linker Ventrikel
- Von oben nach unten 3 Hauptstrukturen identifizierbar:
2. LVOT, Aortenklappe, Aortenbulbus
3. Linker Ventrikel, Mitralklappe, linker Vorhof
– Einstelltiefe: mind. 1-2cm tiefer als die LV Hinterwand (Aorta descendens sichtbar)
Messungen, Pathologien
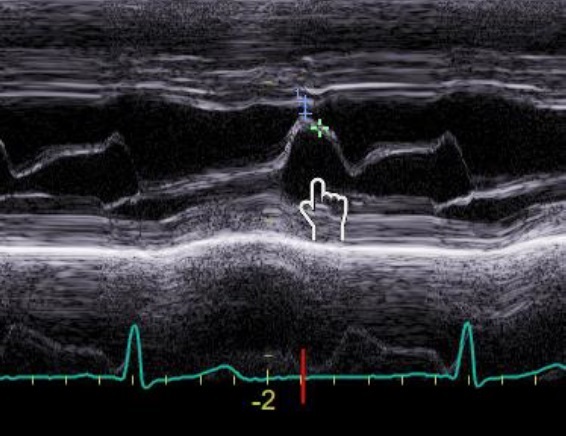
- EPSS (siehe Abb. 2 + 3 + 4) (end point septal separation) – zur Einschätzung der LV-Funktion (Normal < 10mm)
- Perikarderguss
- Pleuraerguss
- Klappenmorphologie
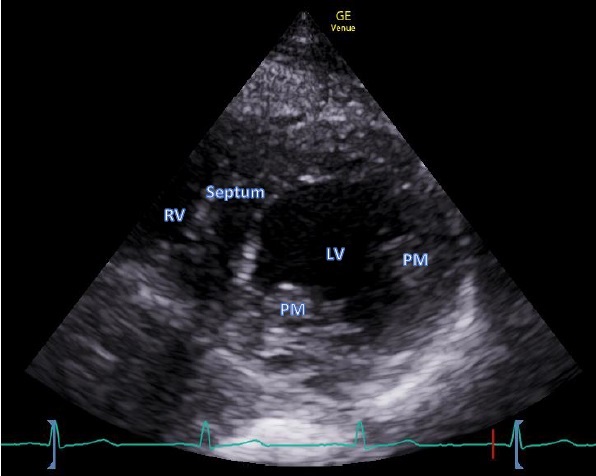
PSAX – parasternale kurze Achse
Schallkopfposition
- Links parasternal etwa in 3-4 Interkostalraum, Markierung gerichtet zur linken Schulter (etwa auf 2 Uhr)
- Falls erst PLAX eingestellt, dann Rotation 90o im Uhrzeigersinn
Qualitätskriterien
- Siehe Abb. 5
- Leitstruktur – runder linker Ventrikel (LV), mittig positioniert
- Papillärmuskeln etwa auf 5 und 7 Uhr
- Rechter Ventrikel seitlich bzw. auf dem LV sitzend
- Einstelltiefe: mind. 1-2 cm tiefer als der inferiore LV Wand
Messungen, Pathologien
- Systolisch LV- Pumpfunktion nach Teichholz (Abb. 6 + 7)
- RV Belastung (D-Sign)
- Regionale Wandbewegungsstörungen (RWBS)
- Perikarderguss
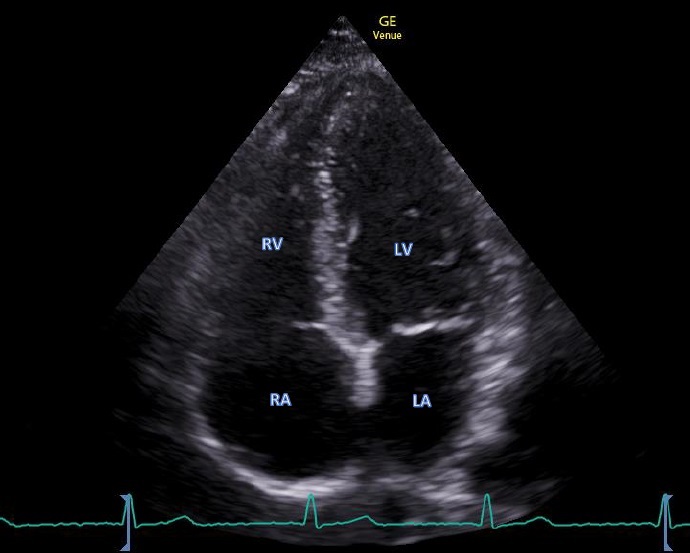
A4Ch – apikaler 4 Kammer Blick
Schallkopfposition
- In der Projektion des „Herzspitzenschlages“, etwas unterhalb und lateral der Mammille. Markierung zur linken Patientenseite gerichtet (etwa auf 3 Uhr)
- Falls vorher PSAX eingestellt, dann „runterfahren“ mit dem Schallkopf Richtung Herzspitze und Schallkopf etwa 45o rotieren im Uhrzeigersinn
Qualitätskriterien
- Siehe Abb. 8
- Alle 4 Kammern sichtbar
- -„ASK“ -: Apex, Septum (steht gerade), Klappenebene (MK, TK)
- Septum in der Mitte parallel zum Ultraschall Strahl
- Möglichst gross dargestellte Vorhöfe, sichtbarer Apex
- Vermeide „Foreshortening“ (Verkürzung des Ventrikels bei Anlotung zu kranial)
- Optimalerweise sichtbare Seitenwände des LV und RV
- Einstelltiefe: 1-2 cm tiefer als Vorhöfe
Messungen, Pathologien
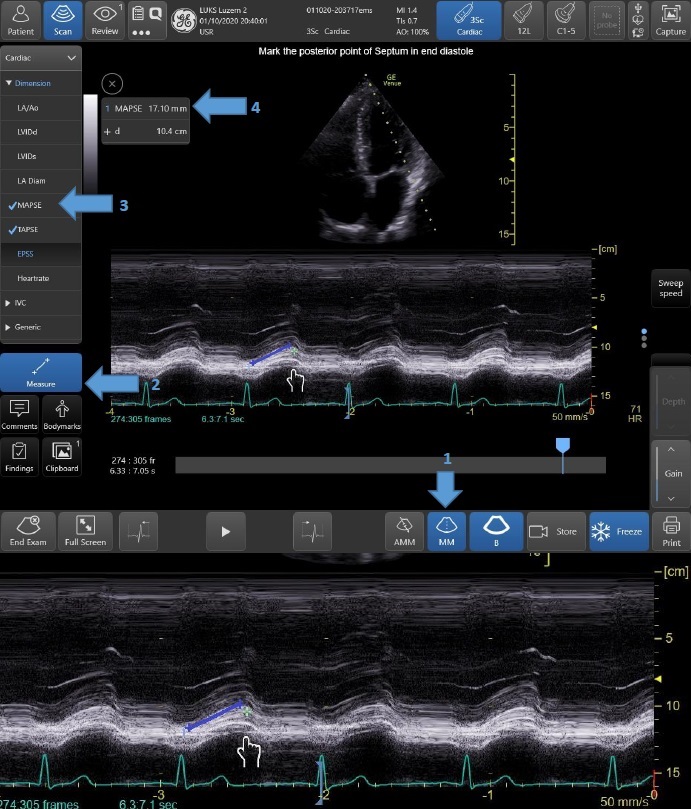
- Systolisch LV Pumpfunktion MAPSE (= longitudinale Funktion), M-Mode. Pathologisch MAPSE <7 mm. (Abb. 9 und 10)
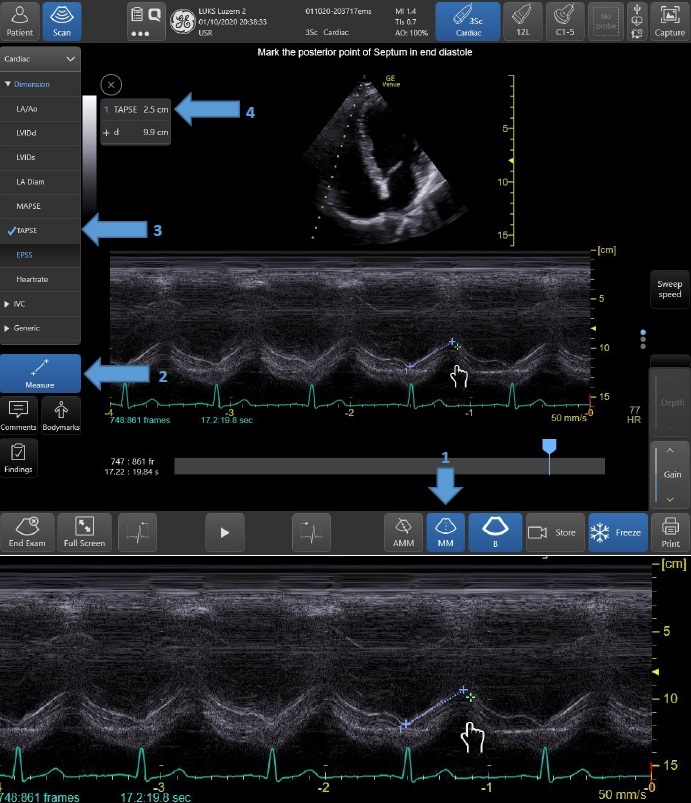
- Systolisch RV Pumpfunktion TAPSE (= longitudinale Funktion), M-Mode. Pathologisch TAPSE <17 mm. (Abb. 11)
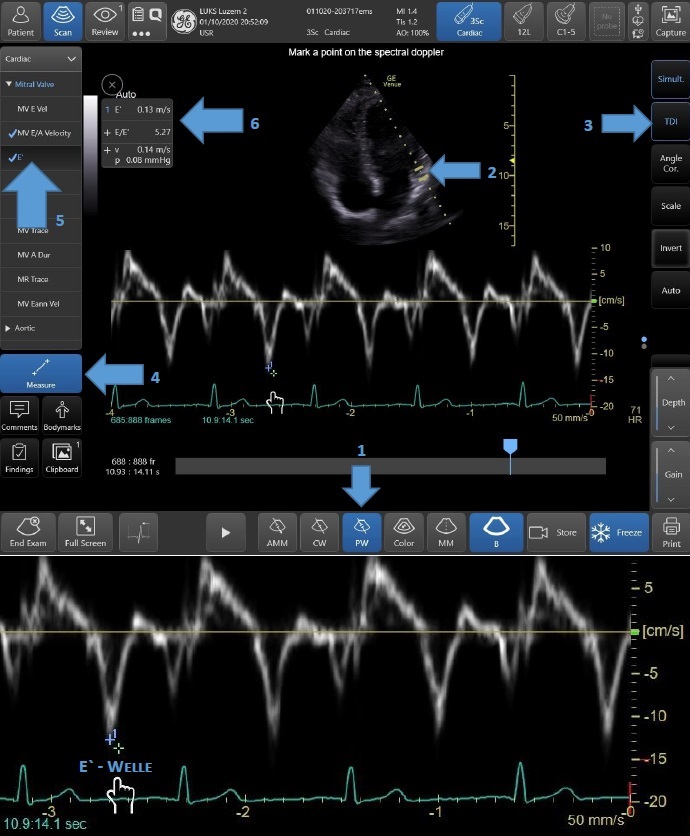
- Systolisch RV Pumpfunktion RV S` (= longitudinale Funktion), PW + TDI über Trikuspidalannulus – Pathologisch RV S` < 10 cm/s (Abb. 12)
- Diastolische LV Dysfunktion (LVDD) (Abb. 13 und 14)
- Regionale Wandbewegungsstörungen
- Perikarderguss
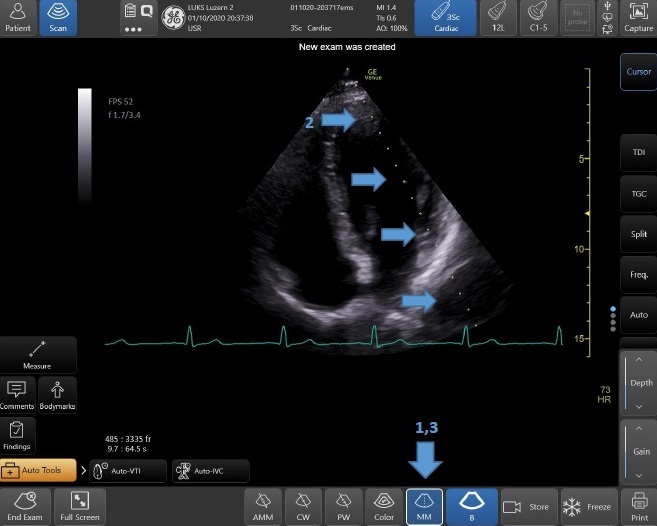
Abb. 9: MAPSE: 1. M-Mode, 2. Einstellung des M-Mode-Strahls über Mitralklappenanulus, 3. Bestätigung M-Mode
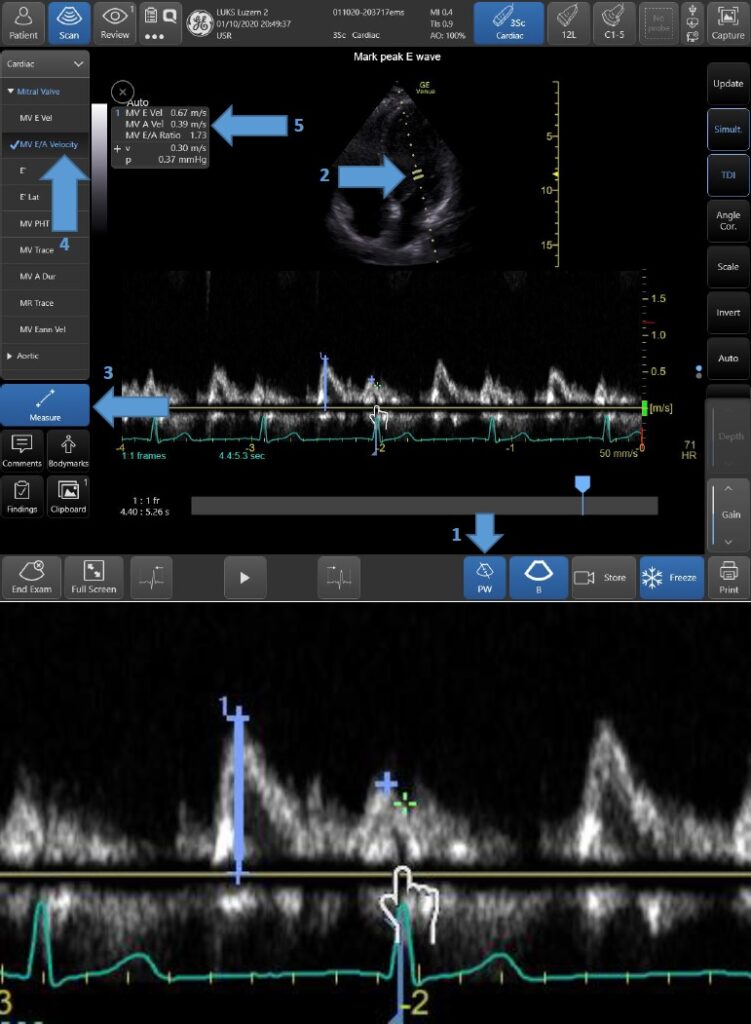
Abb. 13: Diastolische Funktionseinschätzung. Sampling Point oberhalb der Mitralklappe (mitral outlet) (Schritt 2). Erste Welle – E (early passive phase of diastolic filling), zweite Welle – A Welle (atrial contraction) nach der P-Welle im EKG
S4Ch – subcostaler 4 Kammer Blick
Schallkopfposition
- Subxyphoidal
- Markierung des Schallkopfes zur linken Seite des Patienten (etwa auf 3-4 Uhr)
- Flaches Auflegen des Schalkopfes auf die Bauchdecke, leichtes Drücken um unter Xyphoid zu rutschen, Schallstrahl zur linken Schulter gerichtet
- Empfohlen beim flach liegendem Patienten, Knie beugen hilft die Bauchwandmuskulatur zu entspannen
- Vorteilhaft wenn andere Anlotungen schlecht einstellbar (Rückenlage, COPD, Reanimation etc.)
Qualitätskriterien
- Siehe Abb.15
- 4 Kammer sichtbar (Apex meist abgeschnitten, muss nicht zwingend sichtbar sein)
- Septum schräg
- Rechte Herzhöhlen immer auf der Leberseite
- Einstelltiefe ca. 20-25cm
Messungen, Pathologien
- Reanimation
- Perikarderguss
- RV : LV Ratio
- LV Funktion
- RV Funktion
- Septum
- Klappenmorphologie
S2Ch – subcostaler 2 Kammer Blick
Schallkopfposition
- Subxyphoidal
- Falls vorher S4Ch, drehen den Schalkopf gegen Uhrzeigersinn um ca. 90o (bis Markierung auf ca. 12-13 Uhr)
- Markierung des Schallkopfes zeigt nach kranial
Messungen
- LV Pumpfunktion („eyeballing“) (Abb. 16)
- Regionale Wandbewegungsstörungen (RWBS)
- RV Belastung (D-Sign)
- Perikarderguss
Apikaler 2 Kammer Blick
Schallkopfposition
- In der Projektion des „Herzspitzenschlages“, etwas unterhalb und lateral der Mamille
- Markierung gerichtet nach kranial (12Uhr)
- Falls vorher Apikaler 4 Kammer Blick: rotieren des Schallkopfs im Gegenuhrzeigersinn um ca. 90o (Markierung etwa auf 1 Uhr)
Messungen
- Zur Einschätzung der LV Pumpfunktion, EF Berechnung (Abb. 17)
- Regionale Wandbewegungsstörungen
Apikaler 3 Kammer Blick
Schallkopfposition
- Falls vorher Apikaler 2 Kammer Blick – rotieren den Schallkopf gegen Uhrzeigersinn 30o um ca. 30o (Markierung etwa auf 10-11 Uhr)
Qualitätskriterien, Messungen
- Abb 18
- LVOT, Aortenklappe
- Klappenmorphologie, Bestimmung der Hämodynamik
- Regionale Wandbewegungsstörungen
Apikaler 5 Kammer Blick
Schallkopfposition
– Ausgangsposition: Apikaler 4 Kammer Blick. Leichtes kippen nach unten („loslassen der Handbremse“) und ggf. wenig rotieren im Uhrzeigersinn auf 4 Uhr
Qualitätskriterien, Messungen
- Abb. 19
- Sichtbarer LVOT, Aortenklappe
- Klappenmorphologie, Bestimmung der Hämodynamik
- Regionale Wandbewegungsstörungen
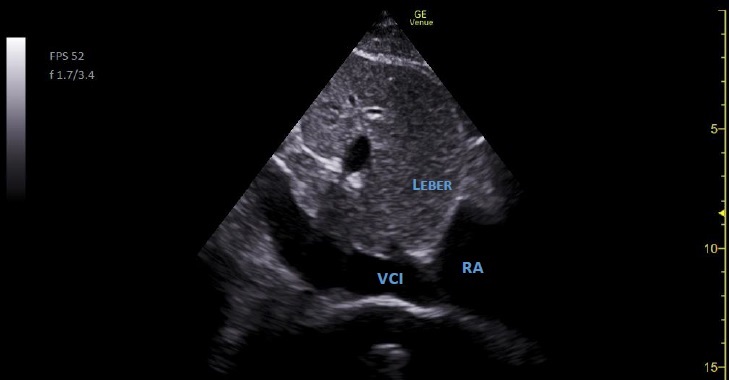
Vena cava inferior
Schallkopfposition
- Median, subxyphoidal, Markierung des Schallkopfes zeigt nach kranial (etwa auf 12 Uhr)
- Mustern mit dem Schalkopf nach rechts (aus Patientensicht) bis V. cava mit Mündung in den rechten Vorhof sichtbar (Längsdarstellung der Vene)
- Durch die Rotation um 90o im Uhrzeigersinn mögliche Darstellung der Vene in Kurzachse – Ellipsoid sichtbar
Qualitätskriterien
- Horizontal hinter der Leber liegende V.cava inferior
- Cave: Form der Vene – ellipsoid, somit falsche Lumeneinschätzung möglich
- Vermeide Atembedingtes Verrutschen
Messungen, Pathologien
- Atemvariabilität: inspiratorischer und exspiratorischer Durchmesser
- Messort: 1-3 cm vor der Einmündung in rechten Vorhof
- Prozentuale Lumenveränderung währen des Atemzyklus
- Möglichkeit der automatisierten Berechnung mit Hilfe der GE VenueTM Software – Auto IVC (Abb. 21)
- Beurteilung: „Fliesst das Blut ab oder nicht?“ (Stau bei Rechtsherzversagen, Perikardtamponade, Hypervolämie)

Abb. 21: Atemvariabilität: Messung der Variabilität des V. cava Durchmessers während Atemzyklus mittels Auto-IVC. 1 – Wählen des Programms; 2 – Einstellung des Messortes nahe rechten Vorhof; 3 – Ergebnisse
Autoren
- Dr. med. Diktanaite Dovile, Klinik für Anästhesie, Luzerner Kantonsspital
- Dr. med. Emilis Simeliunas, Klinik für Anästhesie, Luzerner Kantonsspital