Schilddrüsen- und Nebenschilddrüsenoperation
Eingriffsspezifische Besonderheiten
- Grundsätzlich Operation in euthyreoter Stoffwechsellage
- Thorax oder CT präoperativ auf Einengung der Trachea beurteilen
- Bei Engegefühl vor allem in Rückenlage ist eventuell eine wach fiberoptische Intubation indiziert
- Auf Stridor achten (Recurrensparese?)
- Falls Operation in Sternotomiebereitschaft: 2.VF, erweitertes Monitoring evaluieren
- Als Komplikation kann eine thyreotoxische Krise auftreten (DD maligne Hyperthermie)
Präoperativ
- Hg1, Q, TSH, fT3, Gesamt-Kalzium, PTH
- Kein Type & Screen bei Standard-Thyroidektomie
- Type & Screen (2 Bestimmungen) nur bei grosser intrathorakaler Struma
- Sonographie, evtl. Thorax-Röntgen oder CT
Anästhesieverfahren
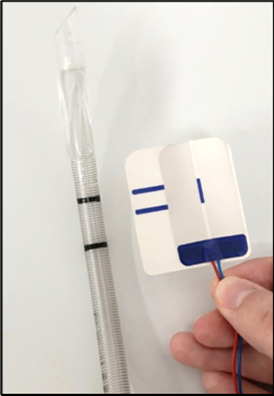
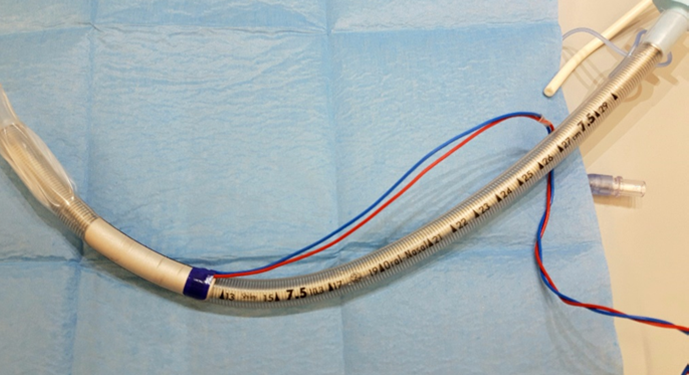
- ITN, Spiralfedertubus mit aufgeklebten speziellen Nervenstimi-Elektroden
- TIVA
- Strumafixation (Tubus nach seitlich und oben abgeleitet)
- VF re, bei grosser Struma 2 VF, i.d.R kein DK auf der HNO
- Type + Screen, Schmerztherapie nach Standard
Kein DICLOFENAC (Nachblutungsgefahr mit Verlegung der Atemwege)
Recurrensmonitoring
Die Elektrode wird immer mit einem 7.5 Spiralfedertubus verwendet
- Bei kleineren Tuben muss eine kleinere Elektrode verwendet werden
- Tubus vor dem Befestigen der Elektrode erst mit Äther vorreinigen
Kein Optilube Gel verwenden
- Die Folie der Elektrode entfernen
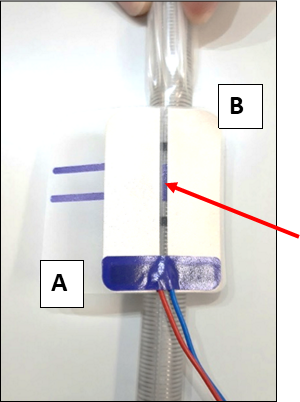
- Der blaue Baklen (siehe Pfeil) mittig zwischen die zwei schwarzen Tubusmarkierungen und der vertikale, durchsichtige Streifen zwischen den Elektorden mittig auf der Tubusschweissnaht anbringen
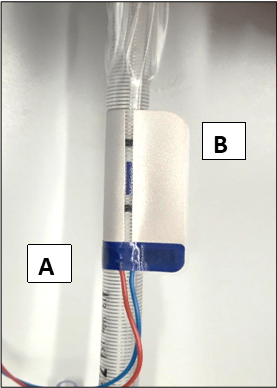
- Als erstes die längere Lasche A ohne Falten um den Tubus kleben
- Danach Lasche B ohne Falten um den Tubus kleben
Narkoseführung
- Bei zu erwartender Intubationsschwiergikeiten ( Stridor, ausgeprägte Einengung der Trachea, Struma per magna…) wach fiberoptische Intubation
- Ansonsten Platzieren des Spiralfedertubus mit speziellen Stimulationslektroden
- Oberer Strich der Elektrode muss auf Höhe der Stimmbänder liegen
- Ableitung des Tubus nach seitlich und oben (Spezielle Strumafixation)
- Optische Kontrolle der Elektrode durch Operateur (Laryngoskopie)
- Mechanische Kontrolle durch Anästhesie/OPS: Durch klopfen auf den Larynx ist auf dem Monitor ein Ausschlag erkennbar
- Tiefe Narkose
- Keine Nachrelaxation, da Verwendung des Neurosign®!!
- Bei Extubation auf Stridor achten cave Recurrensparese
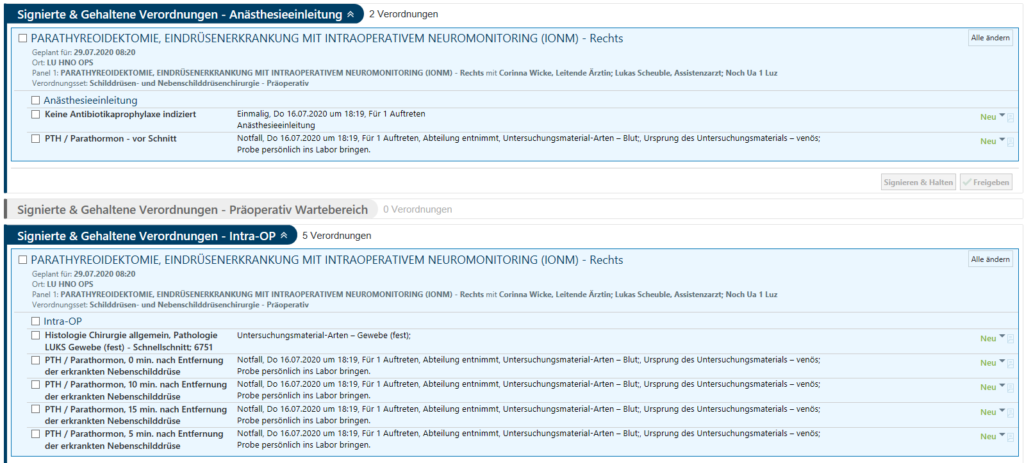
Intraoperative Laborbestimmung
Parathyreoidektomie
- Blutentnahmen gemäss Verordnung des Schilddrüsenzentrums
- EDTA-Monovette zur Parathormonbestimmung
- Sofort ins Labor bringen
- Rechtzeitige Voranmeldung im Labor erfolgt vom HNO-OP-Team
Bei mehreren PTH Bestimmungen muss jede Probe einzeln angewählt und ausgedruckt werden! Ansonsten werden die PTH Bestimmungen verknüpft und die Verordnungen gehen nach der ersten Blutentnahme in EPIC verloren. Die Entnahme muss ebenfalls zwingend einzeln gescannt werden, da dies den Zeitstempel generiert.
Totale Thyreoidektomie beidseitig
- Erste Parathormonbestimmung durch die Abteilung
- Bei der Einleitung ist keine Blutentnahme notwendig
- Blutentnahme 10 Minuten nach Entfernung des Präparates
- EDTA-Monovette zur Parathormonbestimmung
- Bei Abgabe des Patienten: ins Labor senden via Rohrpost
Kalzium-Substitution bei erniedrigtem PTH
| Parathormon | Massnahme |
|---|---|
| PTH > 15 pg/mL | Keine Massnahmen nötig |
| PTH < 15 pg/mL | Kalzium-Substitution mit Ca-Effervetten 1g 1-1-1 sobald trinken erlaubt |
| PTH < 6 pg/mL | Rocaltrol 0,25mg 1-0-1 p.o. |
- Blutentnahme gemäss Operateur
- 1.postop.Tag: Gesamt-Kalzium
- 2.postop.Tag: Blutentnahme nur bei klinischer oder laborchemischer Hypokalzämie am Vortag
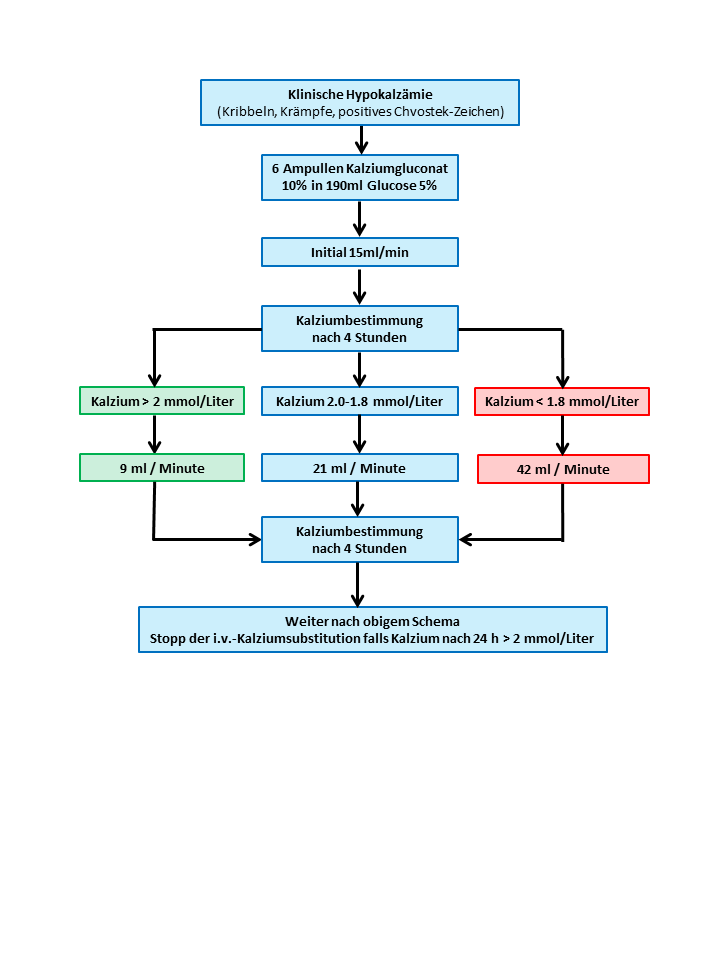
Kalzium-Substitution bei klinischer Hypokalzämie
Zeichen der Hypokalzämie sind Kribbeln, Krämpfe, positives Chvostek-Zeichen
Mitwirkende Autor/innen